
La pénurie d’organes pour la transplantation reste actuellement l’un des plus grands problèmes de l’univers de la médecine. De nombreuses solutions sont envisagées pour le résoudre, et parmi elles figure le développement d’organes cultivés en laboratoire, avec des incubateurs animaliers. Une étape importante vient d’être franchie dans ce domaine.
Vers une nouvelle solution pour la pénurie d’organes pour les greffes ?
Dans une première mondiale, les scientifiques de l’Université des sciences et technologies de Kunming et des Instituts de biomédecine et de santé de Guangzhou, tous deux en Chine, ont réussi à cultiver des reins constitués de cellules humaines à l’intérieur d’embryons de porc. C’est une avancée extraordinaire qui représente un pas de plus vers la génération d’organes humains viables pour la transplantation. Rappelons que la pénurie d’organes pour la transplantation est actuellement un problème croissant.
Rien qu’en France, il y a actuellement plus de 20 000 personnes sur la liste d’attente des dons d’organe. Et chaque année, seulement 5 000 personnes en moyenne reçoivent effectivement une greffe d’organe. Fort malheureusement, 900 patients décèdent chaque année en France, faute d’avoir été greffés à temps. En matière de greffe, les organes les plus demandés sont les reins. En effet, près de 87 % des patients français en attente d’une greffe ont besoin d’un rein.
Un pas de plus vers le perfectionnement du chimérisme animal-humain
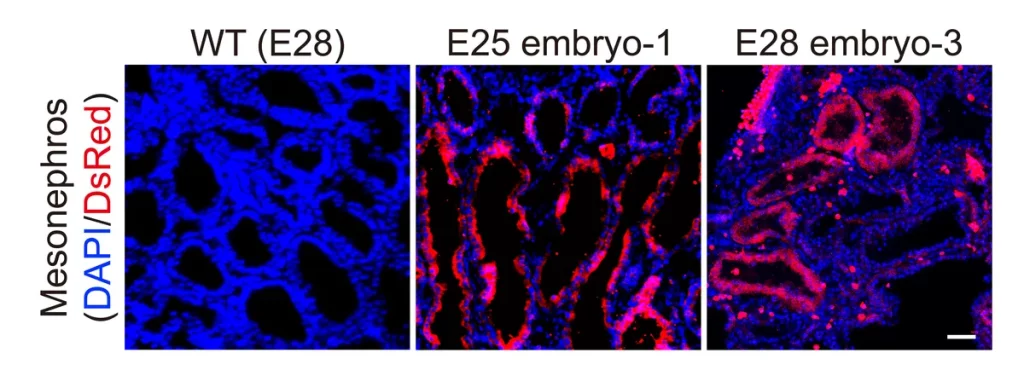
Pour en revenir à la grande réalisation des scientifiques chinois, il faut savoir que la création d’organes issus d’un chimérisme n’est pas nouvelle, mais c’est la première fois que l’on obtient des résultats aussi probants. Pour réussir cet exploit, les chercheurs ont injecté des cellules souches humaines à plus de 1 800 embryons de porc qui ont été transférés dans l’utérus de 13 truies. Ils ont laissé les embryons chimériques se développer pendant 28 jours au maximum, puis ont arrêté les grossesses pour retirer et examiner les embryons.
Notons que les embryons de porc ont été modifiés pour être incapables de former leurs propres reins. Cela a été fait en désactivant deux gènes clés responsables du développement des organes, les cellules souches humaines devant alors remplacer cette fonction. Les cellules humaines ont également été génétiquement modifiées pour les aider à s’intégrer dans un environnement étranger en augmentant l’expression de deux gènes favorables à leur survie. Leur tentative a fonctionné.
D’après les résultats de l’étude publiée dans la revue Cell Stem Cell, cinq des embryons qui ont été collectés avaient des reins qui se sont développés normalement et qui contenaient jusqu’à 65 % de cellules humaines. Les 35 % restants comprenaient des systèmes vasculaires et nerveux constitués principalement de cellules de porc, ce qui signifie qu’ils ne pouvaient pas être utilisés pour une transplantation sous leur forme actuelle. Autrement dit, de nombreux défis devront encore être relevés avant que des organes développés chez des porcs puissent être transplantés chez des humains.
Quoi qu’il en soit, cela reste une réalisation très importante. Par ailleurs, les chercheurs ont maintenant reçu l’approbation des comités d’éthique de leurs instituts pour laisser ces embryons humains-porcs se développer pendant 35 jours maximum. Cela permettra notamment de voir si les reins humanisés continuent de mûrir correctement et de garantir qu’un minimum de cellules humaines se retrouvent dans d’autres organes. Par ailleurs, un rein de porc transplanté sur un humain fonctionne depuis plus d’un mois.
