Dans un pancréas sain, l’insuline et le glucagon travaillent en tandem pour contrôler le taux de sucre dans le sang, mais cette relation peut parfois se rompre et conduire au diabète. Des chercheurs américains ont démontré comment le rétablissement de ce délicat équilibre peut guérir la maladie chez des modèles de souris, via la conversion cellulaire.
Remédier à la perte de cellules bêta productrices d’insuline
Tout comme un pancréas sain réagit aux signaux d’augmentation du taux de sucre dans le sang en sécrétant des cellules d’insuline pour aider à réguler le glucose, il réagit à la baisse du taux de sucre dans le sang en produisant du glucagon. Générée par les cellules alpha du pancréas, cette hormone libère du glucose dans le sang afin de maintenir un certain niveau d’énergie dans l’organisme, quelques heures après que nous ayons mangé. Constant et essentiel, un tel cycle aide le corps humain à gérer sainement la glycémie sanguine.
Cette boucle de rétroaction se trouve au centre des travaux menés par des chercheurs de l’université du Texas, cherchant à remédier à la perte de cellules bêta productrices d’insuline dans le pancréas des personnes souffrant de diabète. Chez les diabétiques de type 2, la résistance à l’insuline des tissus de l’organisme pousse les cellules bêta à mourir d’épuisement après une surproduction d’insuline pour répondre à ces besoins insatiables. Tandis que chez les diabétiques de type 1, les cellules bêta meurent à la suite d’attaques auto-immunes.
Pour cette étude, parue dans la revue PNAS, les chercheurs ont utilisé des protéines artificielles, appelées anticorps monoclonaux, conçues pour aider le système immunitaire à identifier et à neutraliser les récepteurs de glucagon dans des modèles murins de la maladie. Les rongeurs avaient été génétiquement modifiés pour subir une perte de cellules bêta, et malgré cela, les chercheurs ont constaté qu’une dose hebdomadaire de leur traitement aux anticorps abaissait efficacement leur taux de glycémie, même des semaines après son arrêt, les guérissant ainsi efficacement de la maladie.
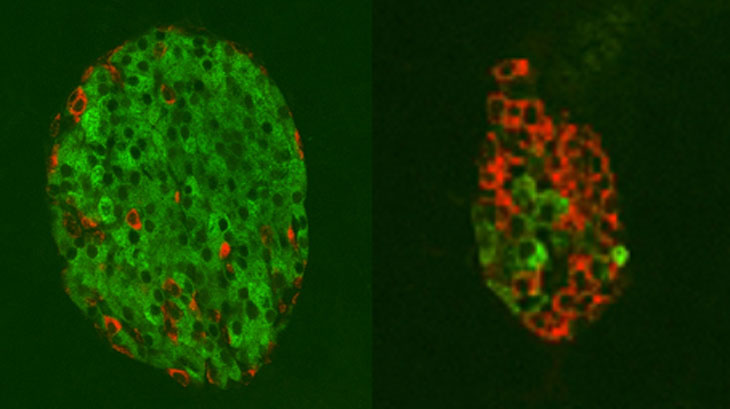
Cela s’est avéré être le résultat d’une augmentation de la quantité de cellules dans le pancréas, y compris une augmentation des cellules bêta, suite à la présence des anticorps. En utilisant la méthode du « lignage » pour suivre la séquence des divisions cellulaires, l’équipe a découvert que certaines des cellules alpha qui produisent du glucagon avaient été converties en cellules bêta productrices d’insuline.
Une approche prometteuse pour le traitement du diabète chez l’Homme
Grâce à des expériences de suivi sur d’autres modèles de souris, l’équipe a pu confirmer que le traitement par anticorps avait le même effet lorsque des cellules alpha et bêta humaines étaient injectées aux rongeurs, dans un modèle imitant étroitement le système humain. Elle a également démontré que la technique était efficace contre la perte de cellules bêta provoquée par le type d’attaque auto-immune associée au diabète de type 1.
« Même après des décennies d’attaque auto-immune sur leurs cellules bêta, les diabétiques de type 1 auront toujours des quantités abondantes de cellules alpha », souligne William L. Holland, auteur principal de l’étude. « Ce ne sont pas les cellules du pancréas qui meurent. Si nous pouvons exploiter ces cellules alpha et les convertir en cellules bêta, cela pourrait être un traitement viable pour toute personne atteinte de diabète de type 1. »
Par Yann Contegat, le
Source: New Atlas
Étiquettes: insuline, diabete, pancreas, conversion cellulaire, traitement
Catégories: Actualités, Santé
